ĐẠI CƯƠNG GIẢI PHẪU TIM: QUAN HỆ GIỮA CÁC BUỒNG TIM VÀ MẠCH MÁU LỚN - NHĨ PHẢI VÀ VAN 3 LÁ
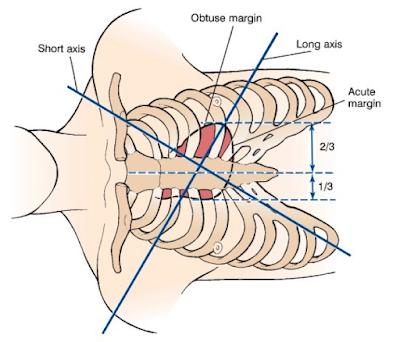
Tim có hình kim tự tháp 3 mặt (three-sided pyramid) và hai bờ, nằm trong trung thất giữa. Ba mặt của tim gồm mặt ức (sternal surface), mặt sườn (costal surface) và mặt hoành (diaphragmatic surface), hai bờ của tim là bờ sắc (acute margin) nằm phía phải và bờ tù (obtuse margin) nằm phía trái. 1/3 tim nằm bên phải đường giữa, 2/3 tim nằm bên trái đường giữa. Hình 1: Giới hạn của tim trong lồng ngực Hình 2: Các mặt và các bờ của tim 1. Quan hệ giữa các buồng tim và các mạch máu lớn: Liên hệ giữa các buồng tim và các mạch máu lớn thể hiện rõ ở mặt cắt trục ngang (short axis) qua gốc động mạch chủ. Trên mặt cắt này, có thể thấy van 3 lá và van động mạch phổi nằm hoàn toàn tách biệt nhau. Ngược lại, van 2 lá và van động mạch chủ nằm sát nhau, liên quan chặt chẽ và liên tục với nhau qua cấu trúc sợi (fibrous continuity). Hình 3: Mặt cắt trục ngang qua gốc động mạch chủ Mặt cắt này cho thấy các điểm chính sau: - Các buồng nhĩ nằm về phía phải so với các ...