Hội chứng động mạch chủ cấp - Những điều cần biết
1. Định nghĩa :
Theo Hiệp hội Tim mạch châu Âu
(European Cardiology Society – ESC) 2014, Hội chứng động mạch chủ cấp (Acute
Aortic Syndrome – AAS) cấp bao gồm các bệnh lý sau đây (1):
·
Huyết khối thành động mạch
chủ (IMH).
·
Loét xuyên thành động mạch
chủ (PAU).
·
Bóc tách động mạch chủ cấp
tính.
·
Phình động mạch chủ vỡ.
2. Bóc tách động mạch chủ
2.1. Định nghĩa:
Bóc tách động mạch chủ là tình trạng
mất liên tục của lớp nội mạc dẫn đến sự phân tách các lớp của thành động mạch
chủ và sự hình thành lòng giả mới so với lòng thật ban đầu (1) .
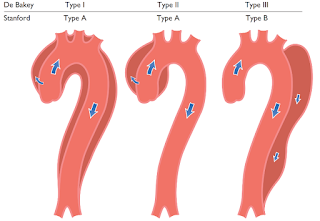
Bóc tách động mạch chủ được phân loại
theo Stanford type A và Stanford type B:
- Stanford
A: Bóc tách động mạch chủ có liên quan đến động mạch chủ ngực lên.
-
Stanford B: Bóc tách động mạch chủ không liên quan đến động mạch chủ ngực lên (1).
Hình 1. Phân loại bóc tách động mạch chủ
theo Stanford và DeBakey
Phân loại theo theo hình thái (1):
- Loại 1 (class 1): Bóc
tách động mạch chủ kinh điển với lòng thật và lòng giả có hoặc không có thông
thương giữa hai lòng này.
- Loại 2 (class 2): Huyết
khối thành động mạch chủ (IMH).
- Loại 3 (class 3): Bóc
tách động mạch chủ nhỏ (subtle) với phình khu trú của thành động mạch chủ.
- Loại 4 (class 4): Loét xuyên thành động mạch chủ.
- Loại 5 (class 5): Bóc tách động mạch chủ do thủ thuật hoặc do chấn thương
Hình 2. Phân loại bóc tách động mạch chủ
* Phân loại theo thời gian: Theo thời gian, bóc
tách động mạch chủ được phân thành cấp tính, bán cấp và mạn tính như sau:
-
Cấp tính: < 14 ngày.
-
Bán cấp: 14 – 90 ngày.
-
Mạn tính: > 90 ngày.
Thời gian được tính từ lúc khởi phát triệu chứng đến
thời điểm thăm khám.
2.2. Chẩn đoán:
Bảng 1. Dấu hiệu lâm sàng của bóc tách động mạch chủ
|
Triệu chứng |
Type A |
Type B |
|
Đau ngực |
80% |
70% |
|
Đau lưng |
40% |
70% |
|
Khởi phát đau đột ngột |
85% |
85% |
|
Đau lan đi nơi khác |
< 15% |
20% |
|
Hở van động mạch chủ |
40 – 75% |
N/A |
|
Chèn ép tim cấp |
< 20% |
N/A |
|
Thiếu máu/nhồi máu cơ tim |
10 – 15% |
10% |
|
Suy tim |
< 10% |
< 5% |
|
Tràn dịch màng phổi |
15% |
20% |
|
Ngất |
15% |
< 5% |
|
Khiếm khuyết thần kinh quan trọng (TBMMN, hôn mê) |
< 10% |
< 5% |
|
Tổn thương tủy sống |
< 1% |
Không ghi nhận |
|
Thiếu máu ruột |
< 5% |
Không ghi nhận |
|
Suy thận cấp |
< 20% |
10% |
|
Thiếu máu chi dưới |
< 10% |
< 10% |
2.2. Các phương tiện hình ảnh học:
Bệnh lý động mạch chủ có thể được chẩn đoán bằng các
phương tiện sau:
-
Siêu âm tim qua thành ngực
và siêu âm tim qua thực quản: Đánh giá van động mạch
chủ, hình thái gốc động mạch chủ, động mạch chủ lên và quai động mạch chủ, đánh
giá chức năng co bóp cơ tim, lượng dịch và động học của dịch màng tim.
-
Chụp CTA động mạch chủ:
Phương tiện chính xác nhất để đánh giá toàn diện động mạch chủ và các nhánh
chính xuất phát từ động mạch chủ.
-
Cách chụp: CTA động mạch
chủ từ nền sọ đến 1/3 trên đùi có khảo sát đa giác Willis.
Hình 3: Siêu âm tim qua thành ngực (trái),
siêu âm tim qua thực quản (phải) cho thấy hình ảnh của nội mạc bung ra khỏi
thành động mạch chủ (mũi tên)
Hình 4: Bóc tách động mạch chủ trên hình ảnh
CT Scan ngực
2.3. Điều trị
2.3.1. Điều trị nội khoa:
- Trong trường hợp bóc tách động mạch chủ ngực cấp
tính, cần sử dụng thuốc hạ huyết áp tĩnh mạch để duy trì huyết áp tâm thu từ
100 – 120 mmHg, mạch từ 60 - 80 l/p.
- Trong trường hợp bóc tách động mạch chủ mạn tính, cần
khống chế huyết áp dưới 140/90 mmHg.
2.3.2. Bóc tách động mạch chủ ngực type A:
- Tỉ lệ tử vong sau 48 giờ của bóc tách độg mạch chủ
ngực type A là 50%, sau 1 tháng là 90% (1).
- Phẫu thuật tối khẩn là lựa chọn đầu tiên (2).
Cần chuyển đến các trung tâm có khả năng thực hiện phẫu thuật động mạch chủ
trong thời gian sớm nhất để cải thiện tiên lượng bệnh nhân.
Đối với
bệnh nhân bóc tách động mạch chủ type B, những nghiên cứu mới ủng hộ việc can
thiệp sớm trong giai đoạn bán cấp để tránh biến chứng phình lòng giả về sau, nhằm
cải thiện tiên lượng lâu dài của bệnh nhân. Phương pháp điều trị phù hợp cho loại
tổn thương này là can thiệp nội mạch động mạch chủ ngực (TEVAR) để che lỗ vào
nguyên phát (primary entry tear), làm cho lòng giả huyết khối và có thể biến mất
về sau. Vì chiến lược khá khác biệt, khi tiếp nhận bệnh nhân bóc tách type B, cần
xem xét có biến chứng hay không?
* Bóc tách type B có biến chứng:
Đau ngực tái diễn với huyết áp đã khống chế, tăng kích thước động mạch chủ
nhanh trên CT Scan, thiếu tưới máu tạng (ruột non, tủy và các tạng trong bụng),
thiếu máu chi dưới, dấu hiệu dọa vỡ (tràn dịch màng phổi, tăng kích thước huyết
khối quanh động mạch chủ và trung thất) (1).
* Bóc tách type B nguy cơ cao: đường kính động
mạch chủ ≥ 40 mm, đường kính lòng giả ≥ 22 mm, đường kính lỗ vào ≥ 10 mm (1).

Hình 5: Can thiệp nội mạch điều trị bóc
tách động mạch chủ type B
2.3.3. Huyết khối nội thành động mạch chủ (Intramural
Hematoma - IMH):
Huyết khối nội thành động mạch chủ nằm
trong hội chứng động mạch chủ cấp, trong đó huyết khối hình thành bên trong
thành của động mạch chủ mà không có sự hiện diện rõ ràng của lỗ vào trên nội mạc.
Tỉ lệ của huyết khối nội thành động mạch chủ là 10 – 25% hội chứng động mạch chủ
cấp. Huyết khối nội thành động mạch chủ cũng được phân chia thành type A và
type B như bóc tách động mạch chủ ngực thông thường.
- Các
yếu tố tiên đoán IMH sẽ có biến chứng (1):
o Đau
ngực kéo dài hoặc tái phát dù đã điều trị nội khoa tích cực.
o Khó
kiểm soát huyết áp.
o Có
liên quan động mạch chủ ngực lên.
o Đường
kính động mạch chủ tối đa ≥ 50 mm.
o Độ
dày huyết khối thành động mạch chủ > 11 mm.
o Tràn
dịch màng phổi tái phát.
o Loét
xuyên thành động mạch chủ (PAU) tại vị trí động mạch chủ có huyết khối nội
thành.
o Có
thiếu máu tạng (não, tim, ruột, thận…).
Hình 6: Bóc tách động
mạch chủ dạng huyết khối thành trên phim không cản quang có dạng tăng sáng so với
lòng động mạch chủ (trái) và trên phim có cản quang (phải)
Điều trị huyết khối nội thành động mạch chủ tương tự như điều trị 1 trường hợp bóc tách động mạch chủ kinh điển.
3. Phình động mạch chủ:
Phình động mạch chủ được định nghĩa
là phình khu trú tại 1 đoạn bất kì của động mạch chủ với đường kính đoạn phình
≥ 150% đường kính bình thường.
Về giải phẫu, phình động mạch chủ được
chia thành:
-
Phình động mạch chủ ngực:
o Phình
gốc động mạch chủ
o Phình
động mạch chủ lên
o Phình
quai động mạch chủ
o Phình
động mạch chủ ngực xuống
-
Phình động mạch chủ bụng:
o Phình
động mạch chủ bụng trên thận
o Phình
động mạch chủ bụng dưới thận
3.1. Chỉ định điều trị:
Tất cả các túi phình có triệu chứng hoặc dọa vỡ, vỡ đều có chỉ định can thiệp cấp
cứu.
Dấu hiệu phình động mạch chủ vỡ:
- Đau: Đau dữ dội ở vị trí tương ứng túi phình
- Các dấu hiệu mất máu cấp: Da xanh, niêm nhợt, mạch
nhanh, huyết áp giảm, sốc.
* Phình động mạch chủ ngực:
- Đường kính túi phình ≥ 50 mm ở người bình thường.
- Đường kính túi phình ≥ 45 mm ở bệnh nhân có hội chứng
Marfan hoặc van động mạch chủ hai mảnh.
Trong trường hợp phát hiện phình động mạch chủ ở bất
kì vị trí nào trên cây động mạch chủ, tầm soát toàn bộ động mạch chủ được khuyến
cáo (mức độ IC).
* Phình động mạch chủ bụng:
- Phình động mạch chủ bụng được chỉ định điều trị khi
đường kính tối đa ≥ 50 mm (*) hoặc kích thước tăng ≥ 10 mm/năm.
3.2. Phương pháp điều trị:
- Phẫu thuật hở.
- Can thiệp nội mạch
- Điều trị phối hợp phẫu thuật và can thiệp nội mạch
Hình 7: Phối hợp phẫu thuật và can thiệp nội
mạch điều trị phình quai động mạch chủ
Tài liệu tham khảo
1. Erbel R, Aboyans V, Boileau C, Bossone
E, Bartolomeo RD, Eggebrecht H, et al. 2014 ESC Guidelines on the diagnosis and
treatment of aortic diseases: Document covering acute and chronic aortic
diseases of the thoracic and abdominal aorta of the adult. The Task Force for
the Diagnosis and Treatment of Aortic Diseases of the European Society of
Cardiology (ESC). Eur Heart J. 2014;35(41):2873-926.
2. Mokashi SA, Svensson LG. Guidelines for the management of
thoracic aortic disease in 2017. Gen Thorac Cardiovasc Surg. 2019;67(1):59-65.









Comments
Post a Comment